Оценка степени развития сосудистой сети органа посредством использования трехмерных технологий в сочетании с режимом энергетического допплера. Данные проведенного исследования.
Л.И. Титченко, М.А. Чечнева, Н.В. Жукова.
Московский областной научно-исследовательский институт акушерства и гинекологии, Москва, Россия.
Введение
Благодаря развитию и совершенствованию технологий, средств диагностики и визуализации, в последние годы возрос интерес специалистов репродуктологии, морфологов и клиницистов к ранним стадиям эмбрионального развития человека. Еще на Всемирном конгрессе по биоэтике (1996) обсуждалась необходимость всестороннего определения статуса эмбриона человека, проблема определения возраста, с которого эмбрион человека можно рассматривать как личность, обладающую правами и защищаемую законодательством, создания соответствующих международных правил для учреждений, работающих в области репродуктивных технологий. Для практикующего врача, как правило, наибольший интерес представляет возможность клинической оценки течения раннего гестационного периода и возможность прогнозирования осложнений беременности с целью своевременной коррекции и контроля состояния матери и плода.
Современная эхография дает возможность проследить за развитием плода с самых ранних этапов внутриутробного развития. Появление ультразвуковых аппаратов, позволяющих получить трехмерное изображение исследуемого объекта, в том числе и в режиме «реального времени» расширяет возможности ультразвуковой визуализации. Благодаря трехмерному УЗИ, на ранних сроках беременности можно более точно определить эмбриональный возраст, раньше выявить грубые пороки развития, с высокой степенью точности определять объем исследуемого объекта. Важнейшее условие благоприятного течения беременности и развития плода становление маточно-плацентарного и плодовоплацентарного кровотока. Морфологические периоды развития плаценты достаточно хорошо изучены и описаны, а применение трехмерных технологий в сочетании с режимом энергетического допплера позволяет оценивать степень развития сосудистой сети органа.
В формировании хориона можно различить три периода: первый — предворсинчатый (7-8-й день эмбрионального развития) — пролиферация трофобласта превращает его в «трофобластический панцирь», несодержащий ворсин; второй — образования ворсин (9-49-й день эмбрионального развития) — гистологически выявляются тяжи и перегородки трофобласта, формирующие первичные ворсинки, к концу второй недели в первичные ворсинки врастает соединительная ткань — формируются вторичные ворсинки; третий — образование котиледонов (50-90-й день) — превращение первичных ворсинок в третичные является важнейшим критическим периодом формирования эмбриона [1, 6, 10]. К концу первого триместра беременности завершается плацентация, устанавливается маточно.плацентарный и плодово-плацентарный кровоток, т.е. к концу третьего месяца онтогенеза сформированы основные структурные элементы плаценты, она остается незрелой только в морфофункциональном отношении; заложены основные пусковые моменты для формирования первичной ФПН [5, 8].
В настоящее время появились единичные работы об использовании трехмерного исследования сосудовфетоплацентарного комплекса [19, 21]. Данных об исследовании кровотока в хорионе в первом триместре беременности в доступной литературе мы не обнаружили. Цель данной работы — демонстрация возможности трехмерного ультразвукового исследования эмбриона, плода и хориона при беременности от 3 до 12 недель.
Материалы и методы
Обследовано 50 здоровых беременных без патологии эмбриона при нормальном течении данной беременности и 110 пациенток с клиническими и ультразвуковыми признаками угрозы прерывания. Определение гестационного срока производилось по дате последней менструации.
До 14-го дня после оплодотворения ведущие эмбриологи мира рассматривают эмбрион человека как проэмбрион, считая, что до этого срока он сформирован клеточными слоями, представляющими собой зародышевые оболочки, материал, не участвующий в построении в дальнейшем собственно эмбриона [1, 2, 6, 12, 13]. На 14-15 день определена ось зародышевого диска, формируется первичная полоска, гензеновский узелок, происходит закладка хорды, т.е. это срок начала формирования элементов нервной системы эмбриона человека.
Визуализация эмбриона впервые возможна при трехмерном исследовании плодного яйца сроком не менее 3—4 недель, эмбриональные стадии имплантации визуализировать не удается. Дифференцировать зародыш на трехмерном УЗИ можно на стадии «первичной полоски», начиная с 9-й сомитной стадии [3], когда размер зародыша достигает 1,35 — 1,5 мм (4 недели гестации). На этом этапе можно рассмотреть амниотическую полость, зародыш в виде «рисового зернышка» и прикрепляющий стебелек. Эхографическая дифференциация головного и тазового конца, внутри зародышевых структур еще невозможна (рис. 1).

Питание зародыша на этой стадии развития осуществляется за счет аллантоиса плотного тяжа эпителиальных клеток, врастающего постепенно в ткань амниотической ножки и соединяющего зародыш с полостью желточного мешка [6, 18].
Морфологически в 5 недель гестации (рис. 2 а) начинает формироваться нервная трубка. К этому сроку длина эмбриона достигает 3 мм, происходит образование сомитов, развиваются зачатки сердца, легких, щитовидной железы, пупочных сосудов. В открытой нервной трубке уже намечаются передний, средний и задний мозговые пузыри. Формируется слуховая плакода и зрительная борозда, выявлены мандибулярная и гиоидная дуги; идет отделение хорды от подлежащей энтодермы; различимы передняя, средняя и задняя кишка. Определяется формирующееся сердце, устанавливается замкнутое кровообращение через желточный мешок и ножку зародыша [1, 6, 11, 14, 16]. В этот период визуализируется амниотическая полость, желточный мешок, дифференцируется вентральная и дорсальная поверхности эмбриона, головной и тазовый конец, дифференциация внутренних органов невозможна. Трансвагинальная эхография с использованием цветного допплеровского картирования позволяет определить пульсацию сердечной трубки. В зоне имплантационной площадки происходит формирование типичных мезенхимальных ворсин, на противоположном полюсе плодного яйца ворсины останавливаются в своем развитии. В эти же сроки впервые отмечается инвазия цитотрофобласта в стенку спиральных артерий и вскрытие последних в формирующееся межворсинчатое пространство.
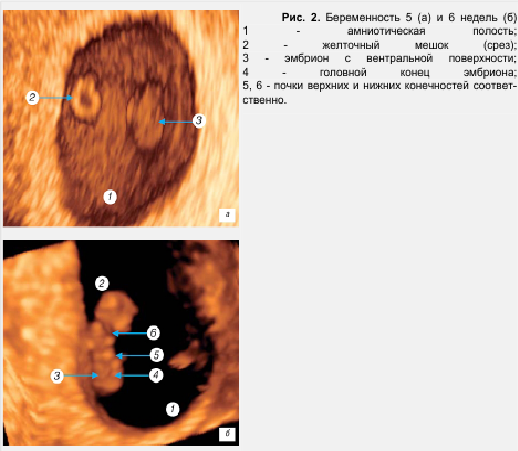
6-я неделя внутриутробного развития (рис. 2 б) завершает сомитный период развития эмбриона человека. В этот период определяются зачатки рук и ног, удлиняется почка передней конечности, появляется зачаток кистевой пластины, нижняя конечность остается в виде почки. Возникает зачаток парных полушарий головного мозга. Продолжается органогенез глаз и уха; в замкнутой нервной трубке четко различаются отделы мозга и обозначены полушария головного мозга и мозжечка. Устанавливается односторонний ток крови через сердце, почти завершается подразделение сердца на камеры, сердце функционирует. Сформирована первичная почка; определяются зачатки мочеточника, зачатки половых желез, а также печень, желчный пузырь, поджелудочная железа, различные отделы кишечного тракта [7, 14, 16]. Продолжается инвазия цитотрофобласта в сторону спиральных артерий, что приводит к формированию венозных коллекторов, однако увеличивающаяся маточно-плацентарная циркуляция обеспечивает только потребности самого ворсинчатого дерева, так как еще не связана с кровеносной системой эмбриона. К концу 6—й недели гестации длина эмбриона достигает 6-7 мм. Морфологически данный период характеризуется появленим жаберных дуг, формированием зрительного пузыря, началом дифференцировки гипофиза, индукцией хрусталика и формированием глазного бокала. Формируется промежуточный и средний мозг, определяется полость четвертого желудочка, заднего мозга. Начинается формирование кишечника и передней брюшной стенки. Эхографически определяется амниотическая полость, желточный мешок, эмбрион длиной 4—5 мм. Четко дифференцируется вентральная и дорсальная поверхности эмбриона, головной и тазовый конец, почки передних и задних конечностей. При проведении горизонтальных срезов возможна визуализация заднего мозга, зачатков парных полушарий головного мозга, полости четвертого желудочка. При двухмерном исследовании, особенно с применением цветного картирования, всегда возможно определение пульсации сердечной трубки. Дифференциация внутри зародышевых структур, в том числе сердечной трубки, на данном этапе невозможна.
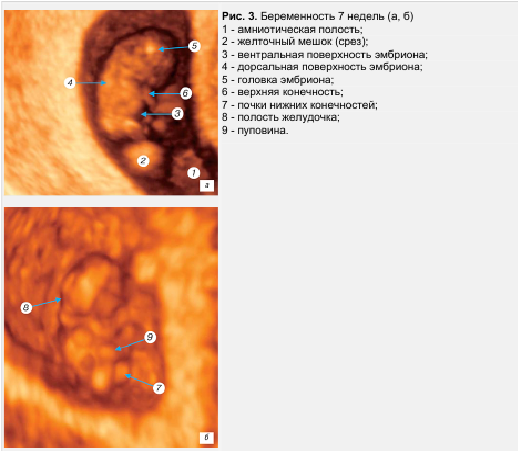
Начало 7—й недели гестации постсомитный период эмбриогенеза. Длина эмбриона к этому времени достигает 7—8 мм. Удлиняется верхняя конечность, возникает разделительная борозда между пальцами и начинается ротация первого пальца кисти, видны межпальцевые промежутки, появляются пальцевые пластинки на нижних конечностях. На поверхности зародыша определяется глаз, мандибулярная, гиоидная и языкоглоточная дуга, появляются носовая ямка, носовая складка, слуховое возвышение. На трехмерной поверхностной реконструкции определяется головка плода, вентральная и дорсальная поверхности тела, передний мозг, полость четвертого желудочка, верхняя конечность с пальцевой пластинкой, почки нижних конечностей. Пальцевые выступы на верхней конечности визуализировать не удается. Четко визуализируется пуповина (рис. 3 а, б). В это же время окончательно складывается эмбриоплацентарное кровообращение и устанавливается гемохориальный тип питания тканей эмбриона.
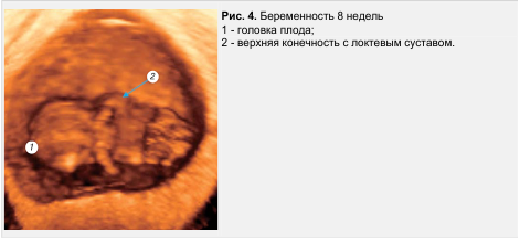
Длина эмбриона в начале 8-й недели беременности составляет 15-20 мм. Голова резко увеличивается, выпрямляется тело. Более выражены структуры головного отдела, сформированы пять первичных отделов мозга, сформированны ноздри, развивается наружное ухо. Происходит окостенение длинных трубчатых костей, осевого скелета и черепа. Установлено начало двигательного поведения эмбриона человека. При трехмерной реконструкции четко определяется головка плода, челюсти, шея. При проведении среза через мозговые структуры определяются латеральные желудочки и формирующиеся сосудистые сплетения. Различимы зачатки пальцев конечностей и локтевые сгибы. Начинается разделение пальцев и возникает сгибательная складка тенара с радиальной стороны кисти. Первый палец кисти полностью ротирован. Формируется пальцевая дуга стопы и пяточное возвышение, колено. Несмотря на четко визуализируемые гениталии дифференциация пола невозможна (рис. 4).
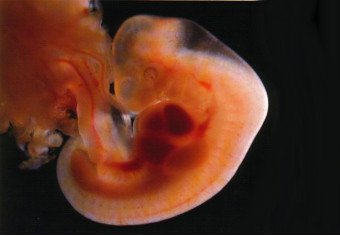
Период до конца 8—й недели эмбриогенеза человека (длина эмбриона достигает 40 мм, масса 5 г) характеризуется интенсивным ростом и дальнейшей дифференцировкой систем органов. В этот период вырисовываются черты лица, что придает эмбриону большее сходство с человеческим обликом; обособляется шея, формируются наружное ухо и наружные отделы носа, сформированы веки и все отделы конечностей, пальцы, исчезает хвост. Интенсивно развиваются большие полушария, в них различимы кора и базальные ганглии. Наружные половые органы дифференцированы по полу. Конец 8-й недели внутриутробного развития знаменует окончание эмбрионального и начало плодного периода у человека. Дифференцированы основные структуры и системы органов [1, 6, 7, 11, 13]. В маточно-плацентарной области отмечается активная инвазия цитоторофобласта в миометрий. Это соответствует росту плаценты, преимущественно вследствие увеличения длины ворсин с боковыми ветвлениями. Развиваются капилляры ворсинчатого дерева и сосуды хориальной пластины. Анатомическое соединение плацентарной кровеносной сети с аллантоисными сосудами в составе пуповины обусловливает наличие постоянного кровотока в пуповине.
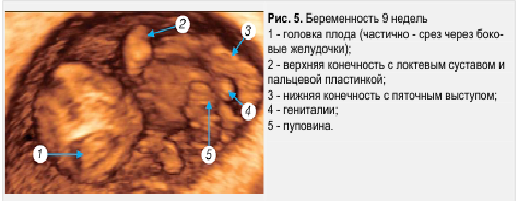
Начинающийся с 9-й недели внутриутробного развития человека плодный период, завершающийся рождением плода, характеризуется его интенсивным ростом, дальнейшей дифференцировкой органов и систем и становлением их дифференцированных функций. Происходит закрытие лицевых щелей, появление пальцев рук и ног, хрящевой ушной раковины (рис. 5). По мере укрупнения плацентарных ворсин в центре их появляются крупные сосуды. Такие же сосуды создаются в хориальной пластине, соединяются с магистральными сосудами пуповины. Происходит дальнейшая структурная дифференцировка плацентарно—пуповинного отдела и слияние его с эмбриональной системой кровообращения.
На 10-й неделе наблюдается рефлекторное движение губ (развивается рефлекс сосания) (рис. 6 а, б). Для формирующейся плаценты характерно замедление инвазии цитотрофобласта, начинается децидуализация эндометрия.

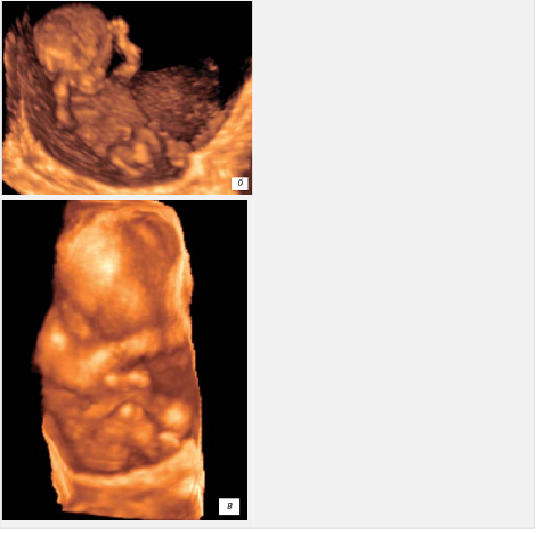
На 12-й неделе внутриутробного развития плод достигает 87 мм в длину и весит около 45 г, приобретает все больше человеческих черт по сформированным частям лица и головы. Рефлекторное движение пальцев конечностей в ответ на прикосновение свидетельствует о развитии соответствующих центральных нейронных связей. Развиваются также нервные механизмы некоторых спинальных рефлексов плода. Отмечается дыхательные движения (рис. 6 в). Плацента приобретает дольчатую структуру, насчитывая около 30 котиледонов. Анатомически в ней обозначены септы и клеточные островки. Масса ее составляет около 20 г, по функциональной организации она значительно опережает другие органы эмбриона.
Методика, примененная нами при исследовании объема и внутриплацентарного кровотока, включала следующие этапы:
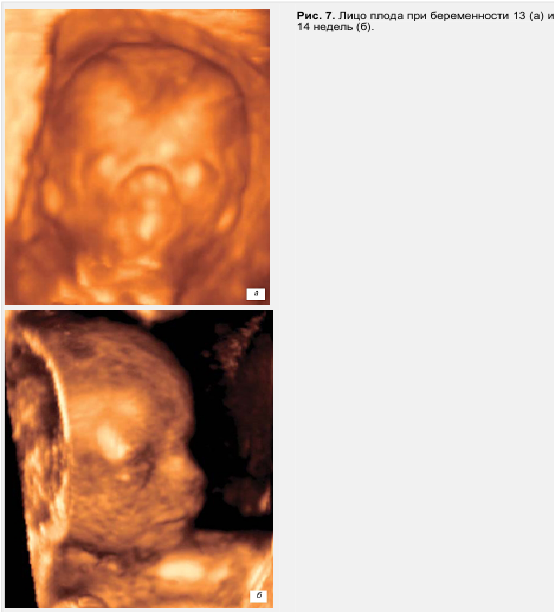
- определение зоны исследования хориона в режиме серой шкалы и энергетического допплера(возможности датчика позволяют записывать плодное яйцо до 13 недель беременности в полном объеме) (рис. 7);
- выбор угла исследования (для всех исследований выбран угол 15° — позволяющий корректно выделить хорион во всех срезах плодного яйца);
- построение области изображения сосудистой сети хориона;
- выбор частоты срезов (для всех исследований выбрана частота, соответствующая толщине срезов 1,5-2 мм, что является достаточным для получения достоверных результатов);
- построение гистограммы сосудистого компонента в полном объеме хориона.
Во всех случаях определялся общий объем ткани хориона.
При компьютерной обработке плацентограмм [21] автоматически рассчитывали следующие параметры:
- VI — индекс васкуляризации, который отражает процентное содержание сосудистых элементов в интересующем объеме плацентарной ткани;
- FI — индекс кровотока, который отражает количество клеток крови, транспортируемых в момент исследования, т.е. интенсивность кровотока. В результате проведенных исследований выявлены закономерности формирования сосудистого компонента хориона при физиологически протекающей беременности. Согласно периодам структурного формирования хориона данные проанализированы отдельно в периоде образования ворсин (до 7 недель) и в периоде формирования котиледонов (до 12-13 недель) (рис. 8, табл. 1).

Таблица 1. Объемный кровоток в хорионе в I триместре неосложненной беременности.
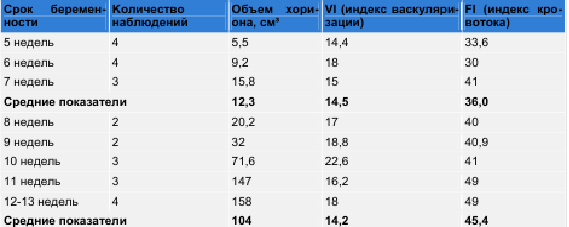
Из табл. 1 видно, что в I триместре беременности происходит постепенное увеличение объема ткани хориона от 5,5 до 158 см³ к 13-й неделе гестации, причем в период завершения формирования ворсин нарастание объема хориона происходит «скачкообразно«, в течение 2—х недель (с 10 до 12 см³) объем хориона возрастает практически вдвое (рис. 9).
Индекс васкуляризации, т.е. соотношение сосудистого компонента и паренхимы в данном объеме ткани, возрастает постепенно, достигая максимальных значений к 10 неделям гестации, затем несколько снижается (рис. 10).

Индекс кровотока в течение I триместра беременности постепенно увеличивается, достоверных различий в значениях данного показателя в период формирования ворсин и в период формирования котиледонов не выявлено.
При исследовании различных участков хориона — краевых и центральных — установлено, что в сроки беременности до 11 недель гетероморфизм кровотока в хорионе не выражен, достоверных отличий в кровоснабжении краевых и центральных участков не выявлено. После 12 недель беременности проявляется сосудистый гетероморфизм — индекс васкуляризации в центральной зоне хориона выше, чем в периферических участках (табл. 2).
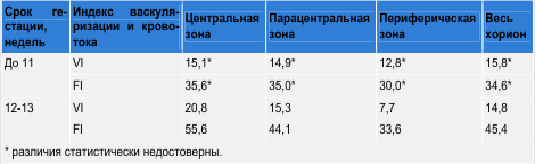
Кроме того, были обследованы 110 беременных с клиническими и ультразвуковыми признаками угрозы прерывания беременности в I триместре. Производилось измерение объема хориона и вычисление у них показателей объемного кровотока. Выявлено изменение размеров и нарушение кровотока в формирующемся хорионе во всех наблюдениях (табл. 3).
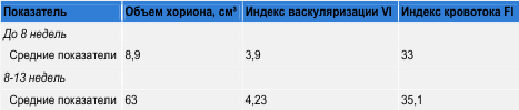
Нарушение формирования сосудистой сети хориона выражалось в отсутствии четкой структурности сосудистого дерева, визуальном отсутствии гетероморфизма (рис. 11).
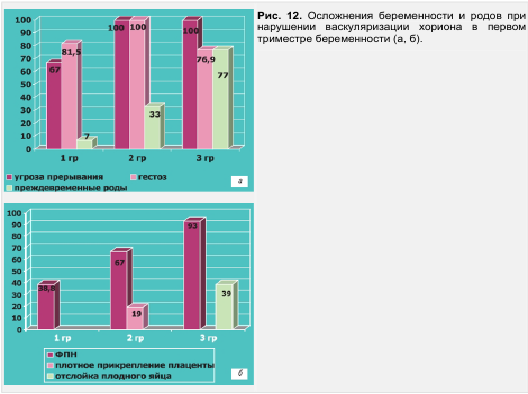
В зависимости от степени снижения показателей объема и васкуляризации все беременные ретроспективно были поделены на 3 группы. Группу I составили 76 женщин, у которых объем хориона был снижен на 25-35 % относительно нормативного при данном гестационном сроке, а индекс васкуляризации (VI) — на 45-55 %. В группе II, объединившей 21 наблюдение, объем хориона снижен на 36—58 %, а VI — на 56-65 %. Группа III включала 13 пациенток с наиболее выраженными 56-78 %, VI — на 70 % и более. Всем обследованным проводилась стандартная терапия угрозы прерывания и последующих патологических состояний, формировавшихся в течение гестации. Перинатальные исходы в зависимости от степени выявленных в I триместре особенностей формирования плацентарного кровотока представлены на рис. 12 и 13.
Выводы
Трехмерная эхография — новый шаг в диагностике внутриутробного развития плода, позволяет с ранних сроков беременности достаточно детально визуализировать эмбрион, максимально точно определять сроки гестации, начиная с 8 недель дает возможность выявить грубые пороки развития эмбриона и плода, некоторые маркеры хромосомной патологии. Получение объемного изображения плода, реконструкция его внешнего вида открывает новые возможности для родителей, которые могут увидеть своего будущего ребенка с фотографической точностью.
Трехмерная допплерометрия с вычислением показателей объемного кровотока демонстрирует закономерности формирования сосудистого компонента хориона в I триместре неосложненной беременности, может служить критерием отбора пациенток группы риска по формированию патологического течения беременности уже в I триместре гестации.
Литература
1. Заварзин А.А. Краткое руководство по эмбриологии человека и позвоночных животных. — Ленинград, Наркомздрав, 1939. — 204 с.
2. Курило Л.Ф. Морфофункциональные характеристики оогенеза человека и млекопитающих // Дисс. … д.ра биол. наук. — М., 1985. — 470 с.
3. Курило Л.Ф. Оплодотворение и внутриутробное развитие человека.
4. Медведев М.В., Курьяк А., Юдина Е.В. Допплерография в акушерстве. — М.: Реальное Время, 1999.
5. Медведев М.В., Юдина Е.В. Задержка внутриутробного развития плода. — М.: РА-ВУЗДПГ, 1998.
6. Милованов А.П, Савельев С.В. Внутриутробное развитие человека//Руководство для врачей. — М.: МДВ, 2006. — 384 с.
7. Савельев С.В. Стадии эмбрионального развития мозга человека. — М.: «ВЕДИ», 2002.
8. Стыгар А.М., Медведев М.В. Ультразвуковое исследование плаценты, пуповины и околоплодных вод // Клиническое руководство по ультразвуковой диагностике. Под. Редакцией Митькова М.В., Медведева М.В. — М.: Видар, 1997.-Т.2. — С. 68.69.
9. Фалuн Л.И. Эмбриология человека. Атлас. — М.: Медицина, 1976. — 544 с.
10. Федорова М.В. Калашникова Е.П. Плацента и ее роль при беременности. — М.: Медицина, 1986. — 265 с.
11. Bodemer Ch.W. Modern embryology // N.Y.,1968; 475p.
12. Corliss C.E. Patten`s human embryology. Elements of clinical development // McGroww.Hill Book Company, A Blackiston Publication, N.Y., a.o., 1976; 470 p.
13. Edwards R.G. Sciense et ethique de la segmentation des embrions humains in vitro // Contracpt. Fertil Sex 1986;14:4:313.318.
14. England M.A. Farbatlas der Embriologie // F.K.Shattaner Verlag. — Stuttgart.N.Y.1985;25.
15. McLaren A. IVF: regulation of prohibition? Nature 1989;342: 6249:469.470.
16. McLaren A. Research on embryos in vitro. The various types of research. Report — Council of Europe`s Third Symposium on Bioethics, 1996; Strasbourg.
17. Moore K.L. The Developing Human: Clinically oriented Embryology Philadelphia, L, Saunders, 1973;374.
18. Patten B.M. Foundations of embryology // N.Y. 1958.
19. Pretorius D.H., Nelson T.R., Baergen R.N., Pai E., Cantrell C. Imaging of placental vasculature using three.dimensional ultrasound and color power Doppler: a preliminary study // Ultrasound Obstet Gynecol, 1998 Jul; 12 (1): 45.9.
20. Welsh A.W., Humphries K., Congrove D.O., Taylor M.J., Fisk N.M. Developments of three-dimensional power Doppler ultrasound imaging of fetoplacental vasculature // Ultrasound Med Biol, 2001 Sep; 27 (9): 1161.70.
21. Kurjak А., Kupesic S., Zoclan T. Three-dimensional and power Doppler in the study of angiogenesis // Ultrasound Obstet Gynecol, 2001 Okt; 18 (4).









Комментировать